 Хирургическое лечение хронического панкреатита показано при неэффективности консервативной терапии, проводимой гастроэнтерологом. Согласно статистическим данным, 40% больных хроническим панкреатитом (ХП) становятся пациентами хирургического отделения стационара в связи с рефрактерностью к терапевтическому лечению и развивающимися осложнениями. Оперативные методы стабилизируют патологический процесс — замедляют прогрессирование панкреатита.
Хирургическое лечение хронического панкреатита показано при неэффективности консервативной терапии, проводимой гастроэнтерологом. Согласно статистическим данным, 40% больных хроническим панкреатитом (ХП) становятся пациентами хирургического отделения стационара в связи с рефрактерностью к терапевтическому лечению и развивающимися осложнениями. Оперативные методы стабилизируют патологический процесс — замедляют прогрессирование панкреатита.
Когда проводится оперативное вмешательство при хроническом панкреатите?
Развитие панкреатита и переход болезни в хроническое течение сопровождается нарушением морфологического строения тканей железы. Чаще всего образуются кисты, камни, стеноз основного протока ПЖ или желчевыводящих путей, значительное увеличение в размерах головки органа за счет воспаления (индуративный, или «головчатый», панкреатит), когда происходит сдавливание прилежащих соседних органов:
- двенадцатиперстной кишки,
- антрального отдела желудка,
- желчевыводящих путей,
- портальной вены и ее притоков.
В таких случаях больного госпитализируют в хирургическое отделение, если медикаментозное лечение было неэффективным на предыдущих этапах, и состояние пациента значительно утяжелилось, или возникли жизнеопасные осложнения. Ухудшение состояния проявляется:
- усилением болей,
- появлением признаков раздражения брюшины,
- нарастанием интоксикации,
- увеличением амилазы крови и мочи.
Оперативное лечение проводится по строгим показаниям, поскольку любое воздействие на ПЖ может привести к усугублению ситуации.
Хроническое течение панкреатита проявляется практически постоянно присутствующей симптоматикой болезни из-за воспаления и фиброза тканей органа.
Хирургическое вмешательство применяется нередко на ранних этапах болезни (1−5 сутки) в следующих ситуациях:
- если имеются признаки перитонита,
- при выраженном болевом синдроме,
- при механической желтухе,
- при наличии конкрементов в желчном пузыре и протоках.
В редких случаях проводятся неотложные операции, когда при ХП происходит:
В большинстве случаев хирургическое лечение при ХП проводится в плановом порядке после тщательной диагностики.

Существуют некоторые противопоказания к проведению радикальных методов лечения на поджелудочной железе:
- прогрессирующее падение артериального давления,
- анурия (полное отсутствие выделения мочи),
- высокая гипергликемия,
- невозможность восстановления объема циркулирующей крови.
Показания к оперативному вмешательству
Проведение операции при хроническом панкреатите показано в следующих случаях:
- рефрактерность (устойчивость) болевого симптома в животе к воздействию медикаментов,
- индуративный панкреатит (когда вследствие длительного воспалительного процесса происходит разрастание соединительной ткани и появление рубцов, значительно увеличивается масса и размеры ПЖ, но функции ее резко снижаются),
- множественные сужения (стриктуры) основного панкреатического протока,
- стеноз внутрипанкреатических желчевыводящих путей,
- сдавление основных сосудов (портальной или верхней мезентериальной вены),
- длительно существующие псевдокисты,
- индуративные изменения в тканях ПЖ, вызывающие подозрение на злокачественное новообразование (риск раковых заболеваний при наличии ХП вырастает в 5 раз),
- выраженный стеноз ДПК.
Эффективность операционных методов лечения
Результатом оперативного вмешательства является устранение боли, освобождение организма от интоксикации продуктами воспаления и распада, восстановление нормальной работы ПЖ. Хирургическое лечение является эффективной профилактикой осложнений панкреатита: свищей, кист, асцита, плеврита, различных гнойных поражений.
Эффективность хирургического лечения ХП связана с особенностью патологии ПЖ и двумя основными трудностями, находится в прямой зависимости от того, насколько удается их преодолеть:
Подготовка к операции и виды хирургических вмешательств

При любых видах панкреатита, независимо от его этиологии и формы (алкогольный, билиарный, калькулезный, псевдотуморозный, псевдокистозный, индуративный) или течения (острый или хронический), основным пунктом подготовки к оперативному вмешательству является голодание. Это уменьшает риск послеоперационных осложнений. Поэтому накануне перед операцией необходимо отказаться от любой пищи, вечером и утром делаются высокие очистительные клизмы. В день операции проводится премедикация, которая облегчает введение пациента в наркоз. Ее цель:
- успокоить больного и убрать страх перед операцией,
- предупредить развитие аллергических реакций,
- уменьшить секрецию поджелудочной железы и желудка.
Лекарственная премедикация
Для премедикации используются препараты различных групп (транквилизаторы, нейролептики, антигистаминные, холинолитики).
Помимо этого, больной, страдающий много лет ХП, резко истощен из-за нарушения процессов пищеварения. Поэтому перед операцией многим пациентам назначается введение плазмы, белковых растворов, жидкости в виде физраствора или 5% раствора глюкозы. В отдельных случаях по показаниям проводится переливание крови или эритроцитарной массы с целью повышения гемоглобина, протромбинового индекса, уровня белка.
При длительно протекающей желтухе в связи с прекращением поступления желчи в просвет ДПК развивается гипо- или авитаминоз. Это связано с отсутствием возможности превращения нерастворимых соединений витаминов в растворимые — этот процесс проходит при участии желчи. В таких случаях назначаются витамины парентерально и внутрь.
Немаловажную роль при подготовке к плановой операции играют:
- Метионин, Липокаин (назначаются в таблетированной форме по 0,5 х 3 раза в день на протяжении 10 суток).
- Сирепар — вводится внутривенно по 5 мл 1 раз в день в течение недели.
Хирургические манипуляции
Хирургическое пособие при панкреатите зависит от выявленных осложнений и может быть:
- эндоскопическое интервенционное лечение,
- лапаротомическое вмешательство.
Классический лапаротомический метод проведения операции используется в течение века. Проводится в случаях:
- крупномасштабных резекций ткани ПЖ,
- органосохраняющих — при иссечении части органа,
- дренирования протока (одна из модификаций — удаление части головки ПЖ методом Фрея).
Последний вид оперативного лечения путем доступа с помощью лапаротомии — наименее инвазивный. Риск развития сахарного диабета в послеоперационном периоде — минимален, а смертность составляет менее 2%. Но в течение первого года после операции возврат болевого синдрома наблюдается в 85%, на протяжении 5 лет боль сохраняется у 50% прооперированных пациентов.
Органосохраняющие операции (когда удаляется незначительная пораженная часть органа, например, дуоденумсохраняющая резекция головки ПЖ по Бергеру, резекция хвостовой части с сохранением селезенки, частичное удаление тела с сохранением селезенки) показывают хорошие отдаленные результаты — болевой симптом исчезает у 91% больных, 69% пациентов возвращаются к нормальной трудовой деятельности.
Обширные операции на ПЖ — самый опасный вид оперативного вмешательства (пилорусохраняющая резекция головки ПЖ, тотальная панкреатэктомия). Применяются редко, в исключительных случаях, из-за высокой травматичности, смертности и частоты осложнений. Проводятся:
Тест: на определение риска сахарного диабета 2 типа

Присоединяйтесь к нашей группе Telegram и узнавай о новых тестах первым! Перейти в Telegram
Поделиться в Facebook Поделиться в VK- при подозрении на малигнизацию при длительном течении ХП, когда наблюдается диффузное поражение ткани ПЖ,
- при портальной гипертензии, вызванной сдавлением селезеночной вены увеличенной поджелудочной железой,
- при тотальной дегенерации и рубцовом перерождении ткани ПЖ.
Панкреатэктомия, по мнению хирургов, оправдана лишь в случаях рака головки и тела ПЖ. Помимо высокого риска жизнеопасных осложнений, больной вынужден пожизненно принимать заместительную ферментную и инсулинотерапию, что делает подобные операции нецелесообразными при ХП.
Пятилетняя выживаемость составляет 2%.
Эндоскопическое интервенционное лечение
Эндоскопический метод применяется при локальных осложнениях ХП:
- псевдокиста,
- сужение (стриктура) основного протока ПЖ,
- наличие камней в протоках поджелудочной железы или желчного пузыря.
Они приводят к развитию панкреатической гипертензии и требуют проведения эндоскопических интервенционных методик.
Сфинктеротомия — наиболее востребованная процедура. Во многих случаях она сопровождается:
- эндопротезированием магистрального протока ПЖ,
- при наличии камня — его извлечением (липоэкстракцией) или литотрипсией,
- дренированием кисты.
При установлении эндопротеза его замена производится каждые 3 месяца. В таких случаях проводится противовоспалительная терапия на протяжении 12—18 месяцев.
Осложнения этой методики: кровотечение, развитие панкреонекроза, холангита. В случае успешного проведения манипуляции разрешается принимать пищу на следующий день. Через сутки пациент может быть выписан.
Лапароскопическая процедура
Лапароскопия ПЖ раньше применялась исключительно с целью диагностики. В последнее десятилетие эта процедура является лечебной. Показания к ее проведению:
- панкреонекроз (некрэктомия),
- киста (дренирование),
- абсцесс,
- локальные опухолевые образования.
Как диагностический метод используется при желтухе (для установления ее этиологии), значительном увеличении печени, асците — если не удалось установить точные причины этих состояний другими методами исследования, стойкой полиорганной недостаточности, не поддающейся интенсивному комплексному лечению на протяжении 3 суток. При панкреатите метод дает возможность определить стадию заболевания и степень поражения самой железы и близлежащих органов.
Обладает рядом существенных преимуществ перед классическим хирургическим вмешательством. К ним относятся:
- относительная безболезненность,
- низкая кровопотеря и риск осложнений,
- значительное сокращение сроков реабилитации,
- отсутствие рубца на передней брюшной стенке,
- уменьшение пареза кишечника после проведения процедуры и отсутствие в дальнейшем развития спаечной болезни.
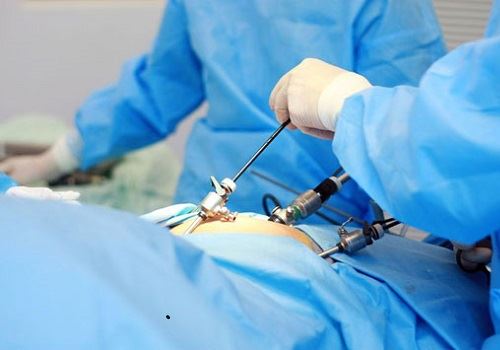
Лапароскопия как с диагностической, так и с лечебной целью проводится с предварительной премедикацией и обезболиванием. С целью диагностики применяется только в тех случаях, когда неинвазивные методы обследования (УЗИ ОБП и ЗП, КТ) оказались неинформативными. Техника проведения заключается в выполнении небольшого разреза (0,5−1 см) на передней брюшной стенке для введения зонда лапароскопа и еще одного или нескольких — для вспомогательных хирургических инструментов (манипуляторов). Создают пневмоперитониум — наполняют брюшную полость углекислым газом для создания рабочего пространства. Под контролем лапароскопа манипуляторами удаляют некротизированные участки, при необходимости, проводят абдоминизацию (выведение ПЖ из ее анатомического расположения — забрюшинного пространства — в брюшную полость).
С помощью лапароскопа проводят осмотр самой железы, прилегающих органов, оценивают состояние сальниковой сумки.
Если в процессе проведения лапароскопии выясняется, что решить обнаруженную проблему этим методом невозможно, на операционном столе проводят полостную операцию.
Уход в стационаре и реабилитация пациента после операции
После операции пациент переводится в палату интенсивной терапии. Это необходимо для ухода за больным и контроля за жизненными показателями, оказания неотложных мероприятий при развивающихся осложнениях. Если общее состояние позволяет (при отсутствии осложнений), на вторые сутки больной поступает в общее хирургическое отделение, где продолжается необходимое комплексное лечение, уход, диетическое питание.
После операции пациенту требуется медицинское наблюдение на протяжении 1,5—2 месяцев. Такой срок нужен для восстановления пищеварительного процесса и начала функционирования ПЖ, если она или ее часть были сохранены.

После выписки из стационара необходимо выполнять все рекомендации и соблюдать лечебный режим. Он заключается:
- в полном покое,
- в послеобеденном сне,
- в строгой диете.
Диетическое питание должно быть щадящим и дробным, назначается и корректируется врачом. На разных сроках реабилитации диета отличается, но находится в пределах стола № 5 по Певзнеру. Имеет общие принципы питания: использование только разрешенных продуктов, дробности (есть часто: 6—8 раз в день, но маленьким порциями), употребление теплой и измельченной еды, достаточного количества жидкости. Во многих случаях диета назначается пожизненно.
Через 2 недели после выписки из стационара режим расширяется: разрешаются прогулки спокойным шагом.
Послеоперационное лечение и диета пациента
Дальнейшее ведение больного в послеоперационном периоде проводит гастроэнтеролог или терапевт. Назначается консервативное лечение после тщательного изучения истории болезни, проведенного оперативного вмешательства, его исхода, общего состояния здоровья, данных исследований. В необходимых дозировках применяется инсулино- и замещающая ферментотерапия под строгим лабораторным контролем, симптоматические медикаментозные методы (обезболивание, препараты, снижающие метеоризм, нормализующие стул, уменьшающие желудочную секрецию).
В комплексную терапию входит:
- диета — стол № 5 по Певзнеру,
- лечебная физкультура,
- другие методы физиотерапевтического лечения.

Прогноз выздоровления после хирургического вмешательства
Прогноз после операции зависит от множества факторов, в число которых входят:
- причина, которая привела к оперативному лечению (киста или рак ПЖ — существенное различие в тяжести первичного заболевания),
- масштаб поражения органа и объем хирургического вмешательства,
- состояние больного до проведения радикального лечения (наличие других заболеваний),
- наличие сопутствующей патологии в послеоперационном периоде (язвенная болезнь или хронический язвенный колит, которые вызывают функциональные нарушения поджелудочной железы, проявляющиеся диссоциацией ферментовыделения — увеличение активности амилазы на фоне снижения уровня трипсина и липазы),
- качество проводимых послеоперационных и диспансерных мероприятий,
- соблюдение режима жизни и питания.
Любые нарушения рекомендаций врача по питанию, нагрузкам (физическим и психическим) могут ухудшить состояние и вызвать обострение. При алкогольном панкреатите продолжение приема алкоголя приводит к резкому сокращению жизни в связи с повторными рецидивами. Поэтому качество жизни после операции во многом зависит от пациента, соблюдения им всех предписаний и назначений врача.
