Сахарный диабет — это заболевание эндокринной системы, связанное с патологическими изменениями гормонального фона и сбоями обменных процессов. На сегодняшний день болезнь не поддается эрадикации (полной ликвидации). Деструктивный процесс в организме удается притормозить посредством медикаментов и диетотерапии, но остановить его и запустить в обратном направлении невозможно. Типы сахарного диабета (СД) определены Всемирной Организацией Здравоохранения и не имеют принципиальных отличий во всем медицинском мире. Сахарный диабет любого типа не относится к контагиозным заболеваниям.
Типизация патологии
Различают несколько типов заболевания, объединенных одним основным признаком – повышенной концентрацией глюкозы в крови. Типизация сахарного диабета обусловлена причинами его возникновения. Также имеют место применяемые методы терапии, пол и возраст пациента.
Принятые в медицине типы диабета:
- первый тип – инсулинозависимый (ИЗСД 1), или ювенильный,
- второй – инсулиннезависимый (ИНЗСД 2), или инсулинорезистентный,
- гестационный сахарный диабет (ГСД) в перинатальный период у женщин,
- иные специфические виды диабета, включающие:
- повреждение β-клеток поджелудочной железы на генетическом уровни (разновидности MODY-диабета),
- патологии внешнесекреторной функции поджелудочной железы,
- наследственные и приобретенные патологии желез внешней секреции и их функций (эндокринопатии),
- фармакологически обусловленный СД,
- диабет как следствие врожденных инфекций,
- СД, связанный с геномными патологиями и наследственными дефектами,
- нарушение гликемии (содержание сахара в крови) натощак и нарушение толерантности к глюкозе.
Преддиабет является пограничным состоянием организма, когда уровень гликемии изменен в сторону увеличения (нарушена толерантность к глюкозе), однако показатели сахара в крови «не дотягивают» общепринятых цифровых значений, соответствующих истинному СД. По данным Всемирной Организации Здравоохранения (ВОЗ 2014), более 90% пациентов эндокринолога страдают вторым типом заболевания.
Согласно медицинской статистике, во всем мире четко прослеживается тенденция увеличения числа заболевших. На протяжении последних 20 лет количество диабетиков 2 типа выросло в два раза. На ГСД приходится около 5% беременностей. Типы специфических диабетов встречаются крайне редко и занимают небольшой процент в медицинской статистике.
По гендерной принадлежности ИНЗСД 2 чаще встречается у женщин в предклимактерический период и во время менопаузы. Это связано с изменением гормонального статуса и набором лишних килограммов. У мужчин фактором развития СД 2 типа чаще всего выступает хроническое воспаление поджелудочной железы, обусловленное токсическим воздействием этанола.
Инсулинозависимый диабет (1 тип)
СД 1 типа характеризуется недееспособностью клеток поджелудочной железы. Орган не выполняет свою эндокринную (внутрисекреторную) функцию по производству инсулина – гормона, отвечающего за снабжение организма глюкозой. В результате аккумулирования глюкозы в крови органы не получают полноценного питания, в том числе страдает и сама поджелудочная железа.
Для имитации естественной выработки эндокринного гормона пациенту пожизненно назначаются инъекции медицинских инсулинов с разной временной продолжительностью действия (короткие и длинные), а также диетотерапия. Классификация сахарного диабета первого типа продиктована различной этиологией болезни. Инсулинозависимый тип заболевания имеет две причины возникновения: генетическую и аутоиммунную.

Генетическая причина
Формирование патологии связано с биологической особенностью человеческого организма передавать свои характерные признаки и патологические отклонения последующим поколениям. В отношении диабета, ребенок наследует предрасположенность к заболеванию от родителей или близких родственников, страдающих СД.
Важно! По наследству передается предрасположенность, но не сама болезнь. 100% гарантии развития диабета у ребенка нет.
Аутоиммунная причина
Возникновение болезни обусловлено функциональным сбоем иммунной системы, когда под влиянием негативных факторов она активно производит аутоиммунные антитела, разрушительно влияющие на клетки организма. Триггерами (толчком) к запуску аутоиммунных процессов служат:
- нездоровое пищевое поведение в сочетании с гиподинамией,
- сбой обменных процессов (углеводного, липидного и белкового),
- критический дефицит в организме холекальциферола и эргокальциферола (витаминов группы D),
- патологии поджелудочной железы хронического характера,
- наличие в анамнезе эпидемического паротита (свинки), кори, вируса герпеса Коксаки, вируса Эпштейна-Барра, цитомегаловируса, вирусных гепатитов А, В, С,
- дистресс (длительное пребывание в состоянии нервно-психологического стресса),
- хронический алкоголизм,
- некорректное лечение гормоносодержащими медицинскими препаратами.
ИЗСД формируется у детей, подростков и взрослых, не достигших тридцатилетнего возраста. Детский вариант развития диабета формы 1а связан с осложненными вирусными инфекциями. Форма 1b возникает у молодых людей и детей на фоне аутоиммунных процессов и наследственной предрасположенности. Болезнь, как правило, развивается в форсированном режиме в течение нескольких недель или месяцев.
Инсулинорезистентный диабет (2 тип)
Разница между вторым типом сахарного диабета и первым заключается в том, что поджелудочная железа не прекращает синтез инсулина. Глюкоза концентрируется в крови и не доставляется в клетки и ткани организма по причине отсутствия у них чувствительности к инсулину – инсулинорезистентности. До определенного момента лечение проводится посредством гипогликемических (сахароснижающих) медикаментов и диетотерапии.
Для компенсации дисбаланса в организме поджелудочная железа активизирует производство гормона. Работая в авральном режиме, орган со временем изнашивается и утрачивает внутрисекреторную функцию. СД 2 типа переходит в инсулинозависимую форму. Снижение или утрата восприимчивости клеток к эндогенному гормону, прежде всего, связана с ожирением, при котором нарушается жировой и углеводный обмен.
В особенности это касается висцерального ожирения (отложение жира вокруг внутренних органов). Помимо этого, при избыточной массе тела затрудняется кровоток из-за многочисленных холестериновых бляшек внутри сосудов, которые образуются при гиперхолистеринемии, всегда сопровождающей ожирение. Клетки организма, таким образом, испытывают дефицит питания и энергоресурсов. К другим факторам, влияющим на развитие ИНЗСД, относятся:
Тест: на определение риска сахарного диабета 2 типа

Присоединяйтесь к нашей группе Telegram и узнавай о новых тестах первым! Перейти в Telegram
Поделиться в Facebook Поделиться в VK- злоупотребление спиртными напитками,
- гастрономическое пристрастие к сладким блюдам,
- хронические заболевания поджелудочной железы,
- патологии сердца и сосудистой системы,
- неумеренность в еде на фоне малоподвижного образа жизни,
- некорректная гормонотерапия,
- осложненная беременность,
- неблагополучная наследственность (диабет у родителей),
- дистресс.

Наиболее часто заболевание развивается у женщин и мужчин возрастной категории 40+. При этом диабет второго типа имеет латентный характер и может не проявлять выраженные симптомы на протяжении нескольких лет. Своевременная проверка на уровень глюкозы в крови может выявить преддиабет. При адекватной терапии преддиабетическое состояние является обратимым. Если время упущено, прогрессирует и в последствие диагностируется ИНЗСД.
Lada диабет
В медицине встречается термин «Диабет 1,5», или название Lada диабет. Это аутоиммунное нарушение выработки гормонов и сбоя процессов метаболизма, возникающее у взрослых людей (в возрасте 25+). Заболевание сочетает в себе первую и вторую разновидности диабета. Механизм развития соответствует ИЗСД, латентное течение и проявление симптомов схожи с ИНЗСД.
Передается ли сахарный диабет по наследству?
Триггерами к развитию патологии выступают аутоиммунные заболевания в анамнезе пациента:
- неинфекционное воспаление межпозвонковых суставов (анкилозирующий спондилит),
- необратимое заболевание центральной нервной системы — рассеянный склероз,
- гранулематозная воспалительная патология желудочно-кишечного тракта (болезнь Крона),
- хроническое воспаление щитовидной железы (тиреоидит Хашимото),
- ювенильный и ревматоидный артрит,
- изменение окраски (утрата пигмента) кожных покровов (витилиго),
- воспалительная патология слизистой толстой кишки (язвенный колит),
- хроническое поражение соединительной ткани и желез внешней секреции (синдром Шегрена).
В сочетании с наследственной предрасположенностью аутоиммунные нарушения приводят к прогрессированию Лада-диабета. Для выявления болезни применяются базовые методы диагностики, а также микроскопия крови, определяющая концентрацию иммуноглобулинов класса IgG к антигенам –ИФА (иммуноферментный анализ). Терапия проводится посредством регулярных инсулиновых инъекций и коррекции питания.
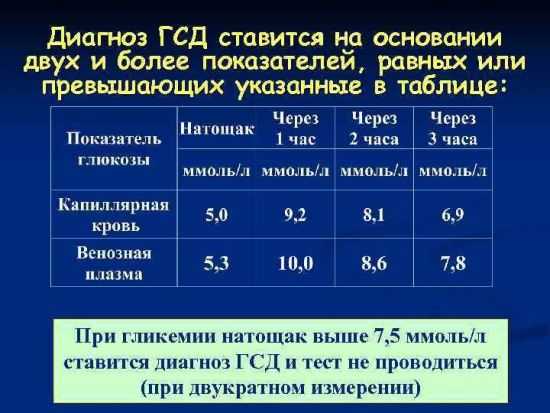
Гестационная форма заболевания
ГСД – это специфический тип диабета, развивающийся у женщин во второй половине перинатального периода. Заболевание чаще всего выявляется во время второго планового скрининга, когда будущая мама проходит полное обследование. Основная характеристика ГСД совпадает с СД 2 типа – это инсулинорезистентность. Клетки организма беременной женщины утрачивают сенсорность (чувствительность) к инсулину вследствие корреляции трех основных причин:
- Гормональная перестройка. В период гестации увеличивается синтез прогестерона (стероидного полового гормона), блокирующего выработку инсулина. Плюс к этому, набирают силу эндокринные гормоны плаценты, имеющие свойство ингибировать производство инсулина.
- Удвоенная нагрузка на женский организм. Чтобы обеспечить полноценное питание будущего ребенка, организм требует повышенного количества глюкозы. Женщина начинает употреблять больше моносахаридов, что заставляет поджелудочную железу синтезировать больше инсулина.
- Увеличение массы тела на фоне снижения физической активности. Глюкоза, обильно поступающая в организм, аккумулируется в крови, поскольку клетки отказываются воспринимать инсулин из-за ожирения и гиподинамии. Будущая мама и плод в такой ситуации испытывают дефицит питательных веществ и энергетический голод.
В отличие от СД первого и второго типа, гестационный диабет – это обратимый процесс, поскольку молекулы инсулина и функциональные возможности поджелудочной железы сохраняются.
Правильно подобранная терапевтическая тактика гарантирует ликвидацию патологии после родоразрешения в 85% случаев. Основным методом лечения ГСД является диета для диабетиков «Стол №9». В сложных случаях применяются инъекции медицинского инсулина. Сахароснижающие препараты не используются из-за их тератогенного воздействия на плод.
Дополнительно
Специфические типы СД бывают генетически обусловленными (MODY-диабет, некоторые виды эндокринопатий) или спровоцированными другими хроническими патологиями:
- болезнями поджелудочной железы: панкреатит, гемохроматоз, опухоль, кистозный фиброз, механические травмы и операции на железе,
- функциональным сбоем передней доли гипофиза (акромегалия),
- повышенным синтезом гормонов щитовидной железы (тиреотоксикоз),
- гипоталамо-гипофизарно-надпочечниковой патологией (синдром Иценко-Кушинга),
- опухолями коры надпочечников (альдостерома, феохромоцитома и др.).
Отдельная диабетическая патология – несахарный диабет характеризуется снижением выработки гормона гипоталамуса вазопрессина, регулирующего баланс жидкости в организме.
Диагностические мероприятия
Постановка диагноза сахарный диабет (любого типа) возможна только на основе результатов лабораторной микроскопии крови. Диагностика состоит из нескольких последовательно проводимых исследований:
- Общий клинический анализ крови для выявления скрытых воспалительных процессов в организме.
- Анализ крови (капиллярной или венозной) на содержание глюкозы. Производится строго натощак.
- ГТТ (глюкозотолерантное тестирование). Проводится для определения способности организма усваивать глюкозу. Тест на толерантность — это двукратный забор крови: на голодный желудок и через два часа после «глюкозной нагрузки», в роли которой выступает водный раствор глюкозы, приготовленный в соотношении 200 мл воды на 75 гр. вещества.
- HbA1C-анализ на уровень гликозилированного (гликированного) гемоглобина. По результатам исследования оценивается ретроспектива сахарного уровня в крови за три прошедших месяца.
- Биохимия крови. Оцениваются показатели печеночных ферментов аспартатаминотрансферазы (АСТ), аланинаминотрансферазы (АЛТ), Альфа-Амилазы, щелочной фосфатазы (ЩФ), билирубина (желчного пигмента), уровня холестерина.
- Анализ крови на концентрацию антител к глутаматдекарбоксилазе (GAD-антител) определяет тип сахарного диабета.
Референсные значения сахара в крови и показатели заболевания
| Анализ | На сахар | Глюкозотолерантный тест | Гликированный гемоглобин |
| норма | 3,3 — 5,5 | <, 7,8 | ⩽ 6% |
| преддиабет | 5,6 – 6,9 | 7,8 – 11,0 | от 6 до 6,4% |
| диабет | >, 7,1 | >, 11,1 | Более 6,5% |
Кроме микроскопии крови исследуется общий анализ мочи на присутствие глюкозы в моче (гликозурия). У здоровых людей сахар в моче отсутствует (для диабетиков допустимой нормой считается 0,061 – 0,083 ммоль/л). Также проводится проба Реберга для выявления в моче белка альбумина и продукта белкового обмена креатинина. Дополнительно назначается аппаратная диагностика, включающая ЭКГ (электрокардиограмму) и УЗИ брюшной полости (с почками).
Итоги
Современная медицина классифицирует диабет по четырем основным типам, в зависимости от патогенеза (происхождения и развития) болезни: инсулинозависимый (ИЗСД 1 тип), инсулиннезависимый (ИНЗСД 2 тип), гестационный (ГСД беременных), специфический (СД включает несколько видов заболевания, обусловленных генетическими дефектами или хроническими патологиями). Излечимым является гестационный диабет, сформировавшийся в перинатальный период. Состояние преддиабета (нарушение толерантности к глюкозе) считается обратимым при условии ранней диагностики.
