 Пациенты с сахарным диабетом часто сталкиваются с проблемой отсутствия эффективности после инъекции.
Пациенты с сахарным диабетом часто сталкиваются с проблемой отсутствия эффективности после инъекции.
Сахар после укола инсулина может не снижаться по разным причинам. Проблема может заключаться в резистентности, неправильном хранении или при СХИП.
Как быстро инсулин снижает сахар в крови
Выделяют 4 типа белкового гормона, прописываемого больным с сахарным диабетом. Каждый тип препарата имеет свою длительность действия и быстроту снижения декстрозы в плазме крови.

Типы инсулинов:
- Ультракороткое действие. К препаратам данной группы относят Апидру, Хумалог и Новорапид. Сахар снижается через 10 минут после получения нужной дозировки гормона. Максимальная концентрация в крови наступает через 30 минут–2 часа. Продолжительность действия — до 5 ч.
- Короткое действие. Лучшие медикаменты: Рапид, Инсуман, Актрипид НМ, Хуморап 40, Берлинсулин. Лекарства быстро снижают сахар. Спустя полчаса после инъекции наступает облегчение. Максимальная концентрация достигается через 2–4 ч. Продолжительность активности — до 8 ч.
- Среднее действие. К данной группе медикаментов принадлежат Инсуман Базал ГТ, Инсуран, Генсулин, Протафан НМ Пенфилл, Хумулин. Начинают действовать лекарства через 1–2,5 часа после инъекции препарата. Максимальный эффект можно наблюдать через 6–10 часов. Продолжительность активности лекарств зависит от выбрано дозировки. Примерная длительность составляет 12–14 часов.
- Длительное действие. К лекарственным средствам с такой активностью относят Лантус СолоСтар, Левемир Пенфилл или ФлексПен. Первые признаки начала воздействия наблюдается спустя час после инъекции. Максимальная концентрация в плазме достигается через 5–16 часов. Данные средства отличаются самыми длительными по времени воздействиями на организм. Продолжительность — до суток.
Быстрее всего снижают декстрозу в крови медикаменты ультракороткого действия. Улучшение наблюдается уже через 10 минут, а через полчаса человек чувствует себя как обычно.
Однако лекарства ультракороткого действия назначают редко, потому что они требуют более частого применения дозировок. Такой препарат рекомендуется всегда держать под рукой. Его можно совмещать с другими типами инсулина по продолжительности действия. Удобно, если случайно забыли сделать инъекцию, испытали стресс или по другой причине сахар поднялся. Медикаменты ультракороткого действия быстро избавят от всех симптомов, после чего можно будет вернуться к нормальному режиму.
Если после укола не падает сахар
Редко у диабетиков не наблюдается снижение сахара после инсулина, важно разобраться, почему это происходит. Существует 5 причин данного состояния.

Причины в порядке убывания частоты:
- неправильное хранение,
- резистентность,
- неверная дозировка,
- ошибочное место инъекции,
- синдром Сомоджи.
Читайте также: Как хранить инсулин в домашних условиях
Диабетик всегда должен держать рядом глюкометр. Измерять уровень сахара важно перед следующим приемом пищи, после него или через некоторое время после окончания действия лекарства (зависит от типа введенного инсулина).
Неправильное хранение препарата
Инсулин является гормоном белковой природы. Чтобы лекарство работало эффективно важно правильно его хранить.

Какие ошибки допускают пациенты:
- кладут лекарство рядом с морозильной камерой,
- не следят за сроком годности препарата,
- держат медикамент на подоконнике, где светит солнце, и препарат подвергается воздействию высоких температур.
Гормон прекратил свое действие, когда после инъекции не произошло снижения глюкозы и если имеются хлопья во флаконе или в картридже.
Гормон закупается наперед с запасом на несколько месяцев, поскольку пациент беспрерывно использует препарат. Однако важно правильно его хранить.
Хранить 31–36 месяцев в закрытом состоянии, 1 месяц — в открытом. Температура — +2–+8 градусов.
Если приходится совершать поездки на дальние расстояния, хранят лекарство в сумках с охлаждающим реагентом внутри или термочехлах.
Резистентность
Даже при правильной дозировке медикамента, можно не получить положительный результат после проведения инъекции. Дело в резистентности к лекарству.

Причины состояния:
- повышенное артериальное давление,
- развитие эндокринного заболевания при беременности,
- нарушение липидного обмена,
- несбалансированное питание,
- генетическая предрасположенность,
- поликистоз яичников у женщин,
- сидячий образ жизни,
- нарушения на гормональном уровне,
- нарушение инсулинстимулируемой утилизации глюкозы мышечной тканью.
Резистентность — это потеря клетками способности реагировать на гормон. Проявляется данное состояние повышением АД и сахара в крови натощак, ожирением, появлением белка в моче.
Тест: на определение риска сахарного диабета 2 типа

Присоединяйтесь к нашей группе Telegram и узнавай о новых тестах первым! Перейти в Telegram
Поделиться в Facebook Поделиться в VKКонтролировать резистентность можно. Больше двигаться, стараться правильно питаться, своевременно сдавать анализы и посещать гинеколога, отказаться от вредных привычек.
Чтобы восстановить способность клеток реагировать на инсулин врачи назначают прием витаминов, пищевых добавок и микроэлементов.
Неверная дозировка
На эффективность лекарства влияет несоблюдение интервалов между инъекциями, смешивание в одном шприце несколько типов гормона от разных производителей, неправильно подобранная дозировка.
Последнее наблюдается чаще. Вот почему важно посещать врача ежемесячно.
Дозировка гормона корректируется на основании результатов анализа и определенных факторов. К последним относят кетоновые тела в моче, показатели сахара после утреннего и вечернего приема пищи.
Ошибочное место инъекции
Нельзя вводить лекарство внутримышечно. Такая инъекция окажется бесполезной тратой лекарства, ведь уровень глюкозы останется предыдущим.
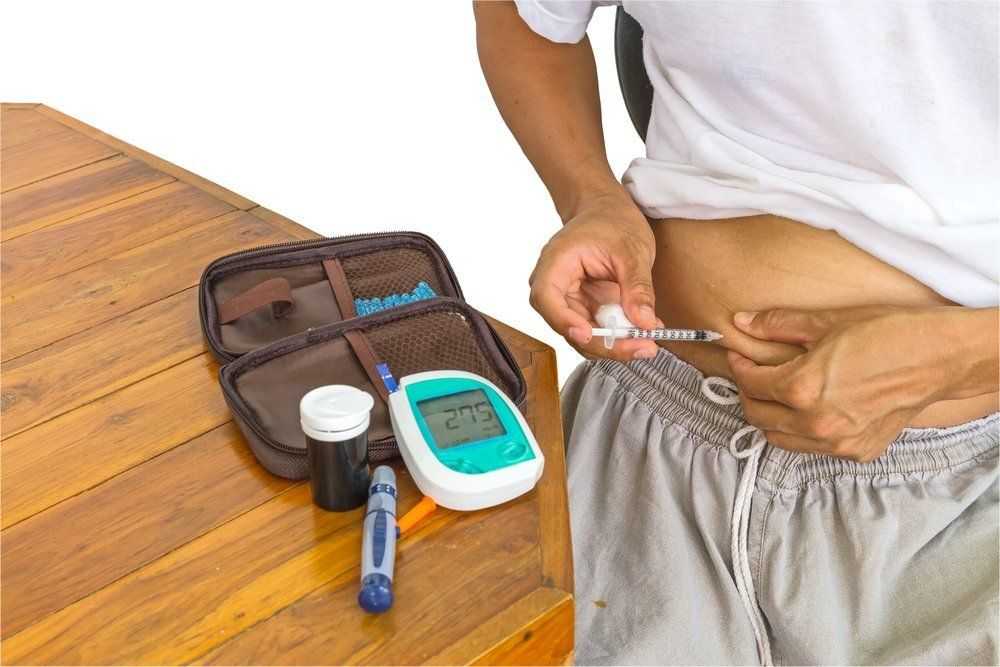
Как правильно и куда вводить лекарство:
- Лучшим местом считается живот. Во-первых, пациенту удобней сделать складку из кожи. Во-вторых, диабетик видит, как он вводит иглу (есть три вида инсулиновой иглы и вводятся под кожу по-разному).
- Колоть разрешается в переднюю часть бедра, наружную часть рук и в зону у основания лопаток.
- Вводить лекарство холодное нельзя. Перед применением разогреть в ладонях. Нельзя растирать спиртом после введения инсулина. Почему? Он разрушает гормон. Для обеззараживания перед инъекцией спирт использовать можно, но подождать его испарения.
Область введения лекарства меняют каждый раз. Между инъекциями в одно место должно пройти не менее 15 суток.
Также в живот вводить препараты ультракороткого и короткого времени действия. В бедро делают инъекции лекарством средней и длительной активности.
Синдром Сомоджи
Сахар после укола инсулином не снижается по причине хронической передозировки препаратом. В медицине врачи называют данное состояние синдромом Сомоджи или СХИП.

Клиническая картина:
- слабость и повышенная утомляемость,
- мигрени и головокружение,
- «туман» перед глазами, появившийся внезапно,
- яркие точки перед глазами,
- сонливость,
- необоснованные скачки сахара,
- резкий набор массы тела,
- беспокойный сон,
- нарушение зрения.
При СХИП наблюдается увеличение печени, высока вероятность развития диабетического кетоацидоза. Подростки быстрее растут, в ночное время и утром появляются явные эпизоды гипогликемии.
Избавиться от синдрома Сомоджи получится. Уменьшайте количество инсулина постепенно на 10–20%. Если спустя неделю ситуация с глюкозой в плазме не наладится, обращаются в больницу. Врач подберет оптимальное лечение.
Верный расчет дозировки инсулина
Дозировка медикамента корректируется в зависимости от наличия в моче кетоновых тел, показаний глюкозы в плазме до и после еды утром/вечером. При синдроме Сомоджи дозировку уменьшают на 2 ЕД.
Расчет инсулина проводит опытный врач-эндокринолог и диетолог, учитывая рацион питания больного.
Главные моменты:
- Используя препарат длительного или среднего действия, ориентироваться на уровень сахара перед ужином и утром.
- Если в моче кетоновые тела, делать дополнительную инъекцию гормона ультракороткого действия.
- Менять дозировку во время физических нагрузок. Работая в спортзале, происходит сжигание сахара мышцами. Поэтому следует менять дозировку, чтобы избежать передозировки.
Правильный расчет дозировки препарата исходит из питания. У диабетика должен быть составлен рацион на всю неделю и следовать ему постоянно. Если желает попробовать что-то новое, пообедать или поужинать в ресторане, придется снова корректировать дозу.
Самостоятельно это возможно сделать путем проб и ошибок, ориентируясь на собственные ощущения, количество ранее употребляемого гормона.
Чтобы избежать введения неправильной дозировки лекарства, удобно использовать шприц-ручку, где имеются четко обозначенные отметки, которые не позволят ввести препарата больше, чем требуется.
Прежде чем, вводить новую дозу важно разобраться, почему после укола инсулина не падает сахар. Это поможет избежать передозировки и появления других нежелательных осложнений.
