В перинатальный период в организме женщины происходит глобальный перестроечный процесс, затрагивающий все органы и системы. Смена гормонального статуса и нарушение обмена веществ могут повлиять на уровень концентрации сахара в крови. При стабильно завышенных показателях глюкозы диагностируется гестационный сахарный диабет при беременности – специфический вид диабета, присущий только женщинам, и только в период вынашивания малыша.
Сахарный диабет 1 и 2 типа (инсулинозависимый и инсулинрезистентный) относится к неизлечимым патологиям эндокринной системы. В отличие от них, гестационный тип заболевания является обратимым. При корректной терапии, заболевание самоликвидируется после родоразрешения в 85% случаев. Такое свойство организма объясняется сохранением молекул инсулина и работоспособности клеток поджелудочной железы. Клетки не отмирают, инсулин не меняет химическую структуру, завершается перинатальный период, и вместе с ним проходит гестационный диабет.
Причины и механизм развития
ГСД (гестационный сахарный диабет), чаще всего, выявляется во второй половине беременности (после 20 недель). Проходя плановый скрининг, женщина в обязательном порядке сдает кровь на сахар. Высокие показатели являются поводом для подробного обследования и регулярного контроля. Заболевание характеризуется инсулинорезистентностью, то есть неспособностью клеток организма адекватно воспринимать и рационально расходовать инсулин.
Данный эндокринный (внутрисекреторный) гормон поджелудочной железы осуществляет своевременную доставку и адаптацию глюкозы в клетках и тканях организма, для обеспечения их питанием и энергией. Во время гестации (беременности) активизируется стероидный гормон прогестерон, который несет ответственность за благополучное сохранение и развитие будущего ребенка. Увеличение его выработки в женском организме частично ингибирует синтез инсулина.
В гормональном комплексе появляются новые эндокринные гормоны – производные провизорного органа плаценты, которые также могут влиять на инсулин. Кроме этого, во время беременности все системы организма будущей мамы мобилизованы на обеспечение питания плода и вынуждены работать с удвоенной нагрузкой. Отсюда повышенная потребность в глюкозе. Получая больше сахара, поджелудочная железа начинает работать на пределе возможностей, стараясь произвести большее количество инсулина для компенсации глюкозы.
Учитывая, что во втором и третьем триместре заметно снижается физическая активность женщины, и увеличивается вес, клетки организма утрачивают чувствительность к инсулину. Возникает инсулинорезистентность. Глюкоза поступает в кровь, но не доходит «по адресу». В результате энергетический голод испытывают и мама, и будущий младенец.
Дополнительно
Кроме ГСД, перинатальный период может сопровождаться прегестационным видом заболевания, когда подтверждается беременность при диабете, диагностированном ранее (независимо от типизации). Вынашивание ребенка женщинами, больными диабетом 1 и 2 типа, находится под тщательным контролем, включающим еженедельную проверку сахарного уровня, обязательный самоконтроль глюкозы, дополнительные скрининги (полные обследования), изменение привычной схемы лечения.
Выявленный в период беременности диабет не обязательно провоцирован гестационными изменениями в организме. Это может быть так называемый манифестный диабет – разновидность второго типа патологии, впервые заявившая о себе в перинатальный период. Еще одним диагнозом беременной женщины может стать преддиабет. Это состояние характеризуется нарушением глюкозотолерантности, то есть, когда показатели сахара в крови превышают нормальные значения, но до диабетических границ не дотягивают.
Категория риска
Гестационный диабет развивается не более, чем у 10% женщин. Триггерами («спусковыми механизмами») для этого, служат следующие факторы:
- высокий ИМТ (индекс массы тела), иначе, ожирение,
- нарушение толерантности к глюкозе (преддиабет) в анамнезе,
- синдром Штейна-Левенталя (поликистоз яичников) – доброкачественное разрастание яичников, с изменением их функциональности,
- избыток околоплодных вод (многоводие),
- возрастная категория будущей мамы 35+,
- неблагополучный исход предыдущих беременностей (самопроизвольное прерывание, замирание, мертворождение),
- осложненное родоразрешение предшествующей беременности, вследствие большого веса плода (>, 4-х кг).

Существенную роль играет наличие сахарного диабета у родственников. При наследственной предрасположенности, риск развития ГСД повышается в несколько раз. К категории риска принадлежат женщины, у которых при первичном анализе мочи выявлено наличие глюкозы (глюкозурия).
Важно! Гестационный диабет нельзя предсказать со 100% гарантией. Не факт, что заболевание обязательно возникнет, даже при наличии факторов риска. Однако при планировании беременности, нельзя игнорировать наличие у матери склонности к диабету.
Основные симптомы ГСД
Признаки нарушенного углеводного обмена и дисбаланса гормонов, не имеют яркой принадлежности. Ухудшение самочувствия женщины склонны списывать на изменение общего состояния (характерную для беременных ускоренную утомляемость, капризность, изменение вкусов). На приеме у доктора жалобы на подобное состояние предъявляются редко. Поэтому, ГСД диагностируется чаще всего в рамках обязательного обследования (скрининга).
Применение инсулина при беременности и последствия для ребенка
Симптомами, на которые следует обратить внимание, являются:
- Полидипсия (перманентная жажда). Повышенная концентрация сахара в крови требует большего объема жидкости, поэтому молекулы глюкозы начинают вытягивать дополнительную влагу из тканей. Стараясь предотвратить дегидрацию (обезвоживание), организм постоянно требует пить.
- Полифагия (повышенный аппетит) или анорексия (отсутствия аппетита). При нарушении чувствительности к инсулину, гипоталамус (участок головного мозга) утрачивает функцию регуляции пищевого поведения. Полифагию женщины предпочитают оставлять без внимания, поскольку «кушать за двоих» при беременности считается нормой. Потеря аппетита у беременных женщин, напротив, вызывает тревогу.
- Поллакиурия (интенсивное мочеиспускание). Увеличение объема мочи связано с двойной нагрузкой на почечный аппарат, и заторможенностью процесса всасывания почками свободной жидкости. Плюс, постоянно пополняемый запас воды из-за полидипсии.
- СХУ (синдром хронической усталости). Возникает по причине дефицита глюкозы, которая не доставляется в клетки и ткани, а аккумулируется в крови. У будущей мамы, элементарно, не хватает физических сил.
Диагностировать ГСД согласно симптоматике невозможно. Для определения уровня гликемии назначается несколько вариантов лабораторной микроскопии крови.
Диагностика гестационного диабета и нормы сахара в крови
Первично анализ на сахар назначается всем беременным женщинам при постановке на учет в женской консультации. По выбору врача проводится исследование капиллярной крови (из пальца) или венозной. Расхождение в показаниях анализов незначительное (в пределах 12%). Забор крови осуществляется строго на голодный желудок, поскольку пища, при расщеплении на составляющие, образует глюкозу, которая благополучно всасывается в кровь.
После еды уровень сахара в крови всегда выше. Нормальные показатели глюкозы натощак должны укладываться в рамки от 3,5 до 5,5 ммоль/л (миллимоль на литр – принятая величина измерения). Женщинам из «группы риска» базовый анализ на содержание сахара в крови должен проводиться еженедельно. Со второй половины беременности сахар контролируется более тщательно.
На сроке гестации от 24 до 28 недель (в конце второго – начале третьего триместра) назначается ГТТ (глюкозотолерантный тест). Суть исследования заключается в определении степени усваивания сахара клетками организма будущей мамы. Тестирование на глюкозотолерантность производится в три этапа:
Тест: на определение риска сахарного диабета 2 типа

Присоединяйтесь к нашей группе Telegram и узнавай о новых тестах первым! Перейти в Telegram
Поделиться в Facebook Поделиться в VK- анализ натощак,
- спустя час после «нагрузки»,
- спустя 2 часа.
Роль нагрузки исполняет водный раствор глюкозы, в пропорции 75 гр. вещества на 200 мл воды. Норма сахара после второго забора составляет 10,0 ммоль/л. После третьего анализа показатели не должны превышать границу в 8,5 ммоль/л. Оценочная таблица результатов скрининг-теста на глюкозотолерантность при беременности ниже.
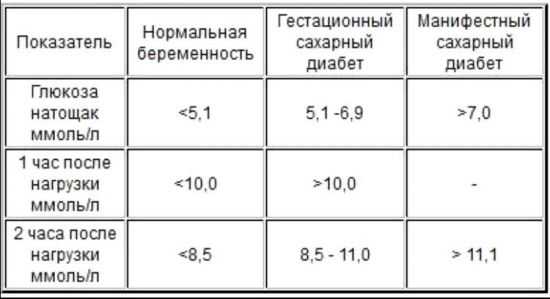
Однократное превышение значений нормы не может быть трактовано, как гестационный диабет. При отклонениях от нормативов, назначается повторное исследование через 7-10 дней. Причиной искаженных результатов может быть нестабильное психоэмоциональное состояние пациентки, либо некорректная подготовка накануне исследования:
- обильное употребление простых углеводов,
- поздний ужин,
- несоответствующая положению физическая активность.
Стабильно высокие показатели гликемии указывают на развитие ГСД. В таких случаях, женщину ставят на специальный учет. Ей назначается дополнительная микроскопия крови на определение уровня HbA1C (гликированного гемоглобина). Данное вещество образуется при взаимодействии гемоглобина и глюкозы, и сохраняется в крови на протяжении жизни эритроцитов (120 дней). Таким образом, анализ на HbA1C позволяет определить уровень сахара в крови в ретроспективе за прошедшие 4 месяца. После диагностических процедур доктор определяет тактику ведения гестационного диабета.
Возможные последствия
Еще до официального подтверждения диагноза у любой женщины возникает вопрос: чем опасен гестационный сахарный диабет для развития ребенка и здоровья матери. В первую очередь, опасность представляет не столько само заболевание, сколько пренебрежительное отношение к его лечению. Гипергликемия в первом триместре, когда происходит первичное формирование мозга и нервной системы малыша, может спровоцировать умственную отсталость и врожденные нервно-психологические расстройства.
Кроме того, под влиянием гормональных нарушений беременность может замереть или прерваться самопроизвольно (выкидыш). Без специальной терапии, ГСД во второй половине перинатального периода приводит к неблагоприятным последствиям.
| Для организма женщины | Для ребенка |
| Анормальное увеличение объема амниотических вод (многоводие), преждевременное или осложненное родоразрешение, фетоплацентарная недостаточность, поздний токсикоз (преэклампсия), инфекции мочеполовой системы (заражение малыша во время родоразрешения), нарушение функций почечного аппарата (нефропатия), поражение сосудистой системы органов зрения (ретинопатия), развитие истинного диабета 2 типа после родов | Дефицит кислорода (гипоксия плода), отставание внутриутробного развития, патологическое изменение размеров отдельных органов будущего ребенка и их функций (диабетическая фетопатия), интоксикация продуктами метаболизма глюкозы, снижение кровоснабжения головного мозга (ишемия), ожирение, внутриутробная смерть |
Чрезмерная концентрация глюкозы, приводит к макросомии (избыточной массе тела новорожденного), что значительно осложняет процесс родоразрешения и повышает риск родовых травм.
Лечение ГСД
Терапия гестационного диабета проводится амбулаторно, по индивидуальной схеме в каждом отдельном случае. Сахароснижающие таблетированные препараты, которые применяются в лечении диабета 2 типа, при ГСД не используются из-за возможного тератогенного (вредного для плода) воздействия. При тяжелом течении болезни пациентка получает курсовую инсулинотерапию, в остальных случаях лечение сводится к коррекции пищевого поведения и физических нагрузок.
Общие клинические рекомендации при ГСД
Основные правила лечения, которые должна соблюдать беременная с гестационным диабетом включают:
- строгое соблюдение диабетической диеты,
- перманентный контроль над показателями глюкозы (для этого необходимо приобрести портативный глюкометр),
- отказ от биологически активных добавок и заменителей сахара,
- регулярные физические нагрузки (интенсивность тренировок следует согласовать с врачом).

Улучшить состояние поможет систематическое пребывание и гимнастика на свежем воздухе
Инсулинотерапия
Сахарный диабет у беременных лечится с помощью инсулинов короткого и ультракороткого действия. Пролонгированные медикаменты не применяются. Показанием для назначения инсулиновых инъекций является стойкая гипергликемия, не поддающаяся коррекции с помощью диеты. Дозировка и кратность применения инсулина определяется в индивидуальном порядке. Чтобы освоить азы самоконтроля сахара в крови, научиться делать самостоятельные инъекции, правильно питаться, женщине рекомендуется посещать занятия «Школы диабета».
Диетотерапия
Правильное питание является фундаментом успешного лечения гестационного диабета. При скорректированном рационе сахарные показатели возвращают в нормативные рамки в течение 3-4 недель. Организация питания базируется на соблюдении следующих условий:
- устранить из меню простые углеводы, которые в изобилии содержаться в сладких напитках, кондитерских изделиях, некоторых сортах фруктов,
- обогатить ежедневный рацион продуктами, содержащими клетчатку (овощи, бобовые и зерновые культуры),
- заменить половину животных жиров растительными маслами (кукурузным, оливковым, льняным),
- увеличить количество белка в меню (нежирное мясо, грибы, орехи, морепродукты, рыба всех сортов).
Полный переход на белковую диету запрещается. Питание в перинатальный период должно быть сбалансированным в отношении нутриентов (жиров, углеводов и белков). Следует лимитировать употребление соли и соленых продуктов, контролировать калораж блюд (суточная норма калорий не должна выходить за рамки 40 ккал на 1 кг массы тела), соблюдать питьевой режим (не менее 1,5-2 л воды ежесуточно), и режим приема пищи (5-6 раз в день с интервальным промежутком 3-3,5 часа).
Необходимо ликвидировать из рациона блюда, приготовленные кулинарным способом жарки (только тушеная, запеченная в фольге, приготовленная на пару и вареная пища), следить за гликемическим индексом (ГИ) употребляемых продуктов (безопасный ГИ составляет от 0 до 30 единиц, допустимые к ограниченному употреблению продукты проиндексированы от 30 до 70), выпечку и десерты готовить самостоятельно, используя специальные рецепты для диабетиков, регулировать объем принимаемой пищи (переедание не допустимо).
Справка! Гликемический индекс – величина, определяющая скорость расщепления, пищи, образования молекул глюкозы, и резорбции (всасывания) их в системный кровоток. Высокий индекс означает форсированное всасывание и повышение сахарных показателей в крови.
В качестве основы для разработки ежедневного меню можно использовать медицинскую диету «Стол №9». Краткий список продуктов, которые нельзя есть при сахарном диабете:
- консервация: тушенка, паштеты, рыбные пресервы и консервы, джемы, фрукты в сиропе,
- мясо и птица: свинина, утка, гусь,
- крупы: манка, саго, рис (белый),
- вареная и копченая колбаса и колбасные изделия,
- фрукты: папайя, финики, карамболь, ананасы, виноград,
- молочная продукция: глазированные сырки, сладкая творожная масса, сгущенное молоко, топленое масло,
- жирные майонезные соусы, кетчупы,
- блюда фаст-фуда,
- снеки, поп-корн, сухарики, сдобренные ароматизаторами,
- готовый чай в бутылках, соки в пакетах, стики (3 в 1 кофе), сладкая газированная вода и лимонады,
- мучное: макароны (кроме сорта дурум), белая булка.
Категорически исключаются мороженое, пирожное, шоколад и т. д. В качестве компенсации допускаются диабетические сладости, представленные в специализированном отделе магазина или аптеки. Картофель разрешается раз в неделю вареный «в мундире». Придерживаться правильного рациона необходимо и после возвращения уровня сахара к нормальным значениям. Диета является не только способом лечения заболевания, но и средством профилактики ГСД у женщин из категории риска.

Краткая таблица продуктов (распределение по категориям ГИ)
Итоги
Обследование на сахарный диабет, возникающий на фоне беременности, назначается при хронической гипергликемии, когда показатели глюкозы натощак не соответствуют норме (до 5,5 ммоль/л). Без проведения курса терапевтического лечения ребенок может родиться с умственными отклонениями или физическими аномалиями. Основным методом лечения является диетотерапия. При своевременной диагностике и адекватной терапии ГСД самоликвидируется после родоразрешения.
Отзывы
Ирина:
У меня 26 недель, беременность третья. Поставили диагноз ГСД, с первыми двумя детьми никаких осложнений не было. Компенсировать рекомендовали диетой, инсулин не назначали. После 3-х недельной диетотерапии сахар упал с 6,0 ммоль/л (натощак) до 5,4 ммоль/л. Чувствую себя значительно лучше. Марина:
Когда вынашивала второго ребенка, диагностировали гестационный диабет. Компенсировать диетой не удалось (сахар был слишком высокий). До конца беременности колола инсулин. Для ребенка это не вредно, потому что лекарство не проникает за плацентарный барьер. Родила в срок, без осложнений. После родов наблюдались с малышом три месяца. Все в полном порядке. Алевтина:
Две беременности, и обе с нарушенной толерантностью к глюкозе. ГСД официально не ставили, инсулин, соответственно, не назначали. Соблюдала диету (особенно тяжело было без выпечки), много гуляла, ходила на физ-ру для беременных. Пришлось купить глюкометр и постоянно мерить показатели. Родила двоих мальчишек без патологий.
