Сахарный диабет – достаточно серьезное заболевание. Многие люди считают, что недуг проявляется исключительно повышенным уровнем глюкозы крови, однако на самом деле все гораздо сложнее. Диабет нередко грозит смертельно опасными осложнениями, одним из которых является диабетическая нефропатия. Что представляет собой осложнение, какие симптомы и стадии диабетической нефропатии различают и как лечить недуг на каждом этапе, расскажет статья.

Выявление причин и симптомов
Для начала поясним, что такое диабетическая нефропатия? Патология развивается при повреждении почечных сосудов, осуществляющих доставку крови к органу мочеотделения. Из-за повреждения сосудистого русла нарушается питание тканей почек, происходит рост соединительной ткани и замещение ее нормальных компонентов. В результате всех происходящих патологических процессов почки утрачивают способность полноценного выполнения собственных функций, то есть возникает почечная недостаточность. Патология является смертельно опасным для жизни осложнением и стоит на одном из первых мест по причинам смертности в мире.
Диабетическая нефропатия при сахарном диабете развивается не сразу и не у всех пациентов. Патогенез диабетического поражения обязательно включает присутствующую гипергликемию, то есть высокий уровень глюкозы в крови.
Повышенные сахара действуют на клетки сосудистой стенки токсически, а также способствуют активации механизмов повреждения клеток.
В результате повышается проницаемость стенки сосуда.
История болезни пациентов редко включает исключительно поражение почки. Очень часто в качестве сопутствующей патологии идет повреждение нервных стволов. Патология нервной системы отягощает течение диабетической нефропатии, так как нарушаются нормальные механизмы регуляции. В конечном итоге происходит повышение давления в почечных сосудах, нарушается фильтрация и реабсорбция (нормальный процесс обратного впитывания веществ), почка сморщивается и не выполняет собственные функции.
Как уже говорилось ранее, диабетическая нефропатия не развивается сразу. Классификация диабетической нефропатии по стадиям следующая:
- Начальная. На данной стадии наблюдается гиперфункция почки. Происходит увеличение размеров клеток, компенсаторно увеличивается скорость клубочковой фильтрации мочи. Кстати, скорость клубочковой фильтрации прямо пропорциональна гипергликемии. Клиники нет.
- Симптомы диабетической нефропатии отсутствуют и на 2-й стадии недуга. Развивается она в среднем через 2–3 года после диагностики заболевания. У пациентов могут выявлять утолщение стенок сосудов. Выделительная функция пока сохранена.
- Отличительные признаки нефропатии появляются на 3-й стадии недуга. Начальным симптомом служит появление в моче белка. Сначала его немного и процесс носит название микроальбуминурия (МАУ). Параллельно изменяется скорость клубочковой фильтрации, вследствие чего начинает происходить задержка жидкости и нарушение выделения низкомолекулярных веществ через почечные мембраны.
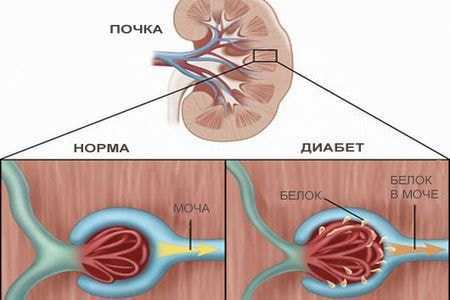
У больных сахарным диабетом часто возникает диабетическая нефропатия
Все вышеописанные процессы протекают без внешних изменений. Диабет считается относительно компенсированным, а три стадии, которые проходит нефропатия, называются доклиническими. Определить патологические изменения можно только специализированными методами, о чем будет сказано позднее.
- Следующая стадия, то есть четвертая, развивается через 10–15 лет развития недуга. Клиника патологии достаточно яркая. В общем анализе мочи у человека постоянно выявляется большое количество белка (МАУ переходит в макропротеинурию). Естественно, что потери важнейшего строительного материала не могут пройти бесследно для организма. Снижение содержание белка в крови и тканях приводит к развитию массивных отеков.
- Конечная или терминальная фаза. Характеризуется полным склерозом почечных сосудов, которые практически не в состоянии выполнять собственные функции. Скорость клубочковой фильтрации снижается до 10 мл в минуту.
На 4–5-й стадии внешность пациентов с диабетической нефропатией приобретает своеобразные изменения. Вначале отеки появляются на лице: оно становится лунообразным. Жидкость часто задерживается в полостях и оболочках органов: брюшной полости, перикарде (сердечной сумке), грудной полости. При этом расщепление и выведение белков приводит к потере мышечной массы: у человека «худеют» руки и ноги, мышцы постепенно атрофируются. Из общих симптомов характерны слабость, утомляемость, сонливость, заторможенность.
Тест: на определение риска сахарного диабета 2 типа

Присоединяйтесь к нашей группе Telegram и узнавай о новых тестах первым! Перейти в Telegram
Поделиться в Facebook Поделиться в VKПри выраженной интоксикации возникает отравление, для которого характерны симптомы поражения головного мозга, тошнота.
Уремическая стадия характеризуется постоянно высоким артериальным давлением, плохо корректирующимся любыми препаратами, головными болями. Иногда нарастают одышка, сердцебиение. Страдает иммунитет, и даже самая незначительная простуда является угрожающим жизни состоянием. Кожа диабетика приобретает беловато-землистый оттенок из-за анемии. Нередко проявляются прочие осложнения сахарного диабета: диабетическая стопа, трофические язвы голеней, болевые ощущения.
Диагностические мероприятия
Очень важно выявить начальные признаки диабетической нефропатии, так как на ранних стадиях патологию можно приостановить. Поэтому любому пациенту с диабетом, особенно при длительном стаже заболевания, проводят мониторинг определенных показателей, указывающих на возможное развитие патологии. Диагностика включает проведение:
- Общеклинических исследований: общий анализ крови и мочи.
- Суточной протеинурии: позволяет оценить, сколько белка за сутки теряет человек.
- Биохимического анализа крови с обязательным определением альбуминов (в том числе МАУ), общего белка, креатинина, мочевины.
- Пробы Реберга (для определения скорости клубочковой фильтрации).
- Ультразвукового исследования почек. Иногда проводят исследование с определением характера кровотока при помощи допплера.
- Биопсия почки. Проводится редко.
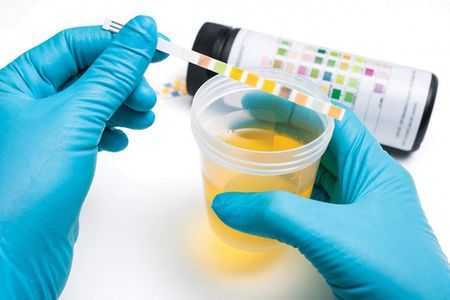
Анализ мочи поможет выявить наличие патологий в почках
Не всегда белок можно определить в единственном анализе мочи. Поэтому разработаны специализированные тест-системы, в которых при помощи полосок можно самостоятельно периодически проверять наличие в моче белкового компонента.
Во время осмотра врача интересуют не только лабораторные показатели. На основании полученных результатов специалист рассчитывает скорость клубочковой фильтрации по специальной формуле. Результат с большой точностью показывает фильтрационные способности почек и помогает достоверно диагностировать проблему.
Медикаментозные и немедикаментозные меры
Лечение диабетической нефропатии включает медикаментозные и немедикаментозные мероприятия. Обязательным компонентом является соблюдение диеты и коррекция уровня сахара крови. Питание должно быть низкоуглеводным и содержать повышенное количество белка: около 1 г на 1 кг массы тела. Жиров в пище должно быть не более 15-18 %. Резко снижается потребление поваренной соли: людям с терминальной и 4-й стадией рекомендуется подсаливание блюд на столе. Количество соли должно быть не более 2–3 г\сутки.
Параллельно обязательно проводится коррекция медикаментозными препаратами. С разными целями используются различные группы лекарственных препаратов. Лечение включает назначение:
- Ингибиторов АПФ (ангиотензинпревращающего фермента). Препараты снижают артериальное давление, параллельно осуществляя защиту сосудов, в том числе и почечных. Поэтому даже в случае нормального артериального давления назначаются минимальные дозы.
- Блокаторы рецепторов ангиотензина-2. Обладают схожим механизмом действия.
Лечение нефропатии нередко включает лекарства, помогающие восстановить или улучшить почечный кровоток. Могут рекомендовать курантил, трентал, пентоксифиллин, дипиридомол. Назначаются средства, помогающие справиться с интоксикацией: полисорб, полифепан, активированный уголь.
При далеко зашедшей патологии единственным вариантом спасти человека, у которого развилась терминальная нефропатия, является подключение к аппарату искусственной почки. Гемодиализ (так называется процедура) помогает существенно повысить выживаемость пациентов. К сожалению, даже на аппаратах искусственной почки могут прогрессировать изменения, что приводит к гибели пациентов. Поэтому диабетическая нефропатия нуждается в своевременном и полноценном лечении, как и патологии, приведшие к ней, то есть гипергликемия и диабет.

